La Ingeniería Biomédica estudia la aplicación de los conocimientos de la ingeniería en el área de biología y la medicina. Uno de los ámbitos más significativos de esta ingeniería es la Electrónica Biomédica, en la que se emplean los conceptos de la electrónica para el desarrollo de instrumentación médica.
Para tener una vista mas amplia, describiremos los principales sistemas e instrumentos electrónicos utilizados hoy en día en el área de la medicina ya que es algo fundamental para solventar ciertas necesidades. Desde la combinación de elementos electrónicos básicos, como resistencias, bobinas y condensadores, hasta circuitos más complejos de acondicionamiento de señal, conversión analógico/digital (A/D) o emisión de una onda electromagnética permiten diseñar dispositivos capaces de adquirir información del organismo o aplicar un tratamiento médico.  Además, técnicas de electrónica de control, como reguladores PID o redes neuronales, hacen posible desarrollar equipos e instrumentación médica capaces de suministrar de forma controlada sustancias o equilibrar una reacción química (estequiometría) en un laboratorio. Otros elementos, como pantallas de cristal líquido (LCD) o display LED, ofrecen un consumo energético muy bajo, por lo que son ideales para su uso en dispositivos portátiles médicos. La combinación de los conocimientos de esta instrumentación electrónica clínica y de control es necesaria para poder interpretar y diseñar los circuitos electrónicos de los equipos médicos.
Además, técnicas de electrónica de control, como reguladores PID o redes neuronales, hacen posible desarrollar equipos e instrumentación médica capaces de suministrar de forma controlada sustancias o equilibrar una reacción química (estequiometría) en un laboratorio. Otros elementos, como pantallas de cristal líquido (LCD) o display LED, ofrecen un consumo energético muy bajo, por lo que son ideales para su uso en dispositivos portátiles médicos. La combinación de los conocimientos de esta instrumentación electrónica clínica y de control es necesaria para poder interpretar y diseñar los circuitos electrónicos de los equipos médicos.
Instrumentación biomédica
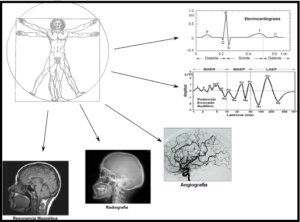
Es el estudio de instrumentos en el campo de la ingeniería médica, trata de los instrumentos empleados para obtener información o suministrar energía a los seres vivos, y también los diseñados que ayudan a ofrecer una ayuda funcional o la sustitución de ayudas fisiológicas, esto quiere decir que, son instrumentos o equipos que son utilizados para diagnostico, rehabilitación, monitorización, terapia, electrocirugía y otros tratamientos, además, de los mantenimientos que se les debe realizar a estos equipos que son utilizados en el ámbito hospitalario.
La Electrónica Biomédica busca apoyar las bases de la medicina del futuro, en la que dispositivos electrónicos sean capaces de diagnosticar de forma rápida y eficaz a un paciente y aplicar terapias no invasivas lo más eficientes posibles. Asimismo, los componentes electrónicos serán cada vez más pequeños y se desarrollarán nuevos materiales. Esta tecnología será capaz de diagnosticar y tratar a nivel celular, incluso reproducir y reparar ADN de manera artificial y autónoma.
Conceptos básicos
- Tecnología médica

La tecnología médica es un campo en constante evolución que abarca una amplia gama de dispositivos, procedimientos y sistemas utilizados para diagnosticar, tratar y monitorear enfermedades y condiciones médicas. Aquí hay un resumen de algunas áreas clave de la tecnología médica:
Diagnóstico
- Imagenología Médica
- Resonancia Magnética (RM): Utiliza campos magnéticos y ondas de radio para producir imágenes detalladas de los órganos y tejidos internos.
- Tomografía Computarizada (TC): Utiliza rayos X y computadoras para crear imágenes transversales del cuerpo.
- Ultrasonido: Utiliza ondas sonoras de alta frecuencia para crear imágenes de órganos y estructuras dentro del cuerpo.
- Diagnóstico In Vitro
- Pruebas de laboratorio: Incluyen análisis de sangre, orina y otros fluidos corporales para detectar enfermedades y monitorear la salud.
- Pruebas genéticas: Utilizadas para detectar mutaciones genéticas que pueden predisponer a enfermedades específicas.
Tratamiento
- Cirugía Robótica
- Sistema Da Vinci: Un sistema quirúrgico avanzado que permite a los cirujanos realizar operaciones complejas con mayor precisión y control.
- Terapias Avanzadas
- Terapia Génica: Involucra la modificación de genes para tratar o prevenir enfermedades.
- Medicina Regenerativa: Incluye el uso de células madre para reparar o reemplazar tejidos dañados.
- Dispositivos Implantables
- Marcapasos: Dispositivos que ayudan a regular los latidos del corazón.
- Implantes Cocleares: Dispositivos que proporcionan una sensación de sonido a personas con sordera severa.
Monitoreo
- Tecnología Wearable
- Relojes Inteligentes: Pueden monitorear la frecuencia cardíaca, el nivel de actividad y otros indicadores de salud.
- Sensores Continuos de Glucosa: Utilizados por personas con diabetes para monitorear los niveles de glucosa en tiempo real.
- Telemedicina
- Consultas Virtuales: Permiten a los pacientes comunicarse con sus médicos a través de videollamadas.
- Monitoreo Remoto de Pacientes: Utiliza dispositivos conectados para rastrear la salud de los pacientes y enviar datos a los profesionales médicos.
Innovaciones Futuras
- Inteligencia Artificial (IA) y Machine Learning
- Diagnóstico y Pronóstico: La IA puede analizar grandes volúmenes de datos médicos para ayudar en el diagnóstico y pronóstico de enfermedades.
- Personalización de Tratamientos: La IA puede ayudar a diseñar planes de tratamiento personalizados basados en la genética y otros factores del paciente.
- Realidad Aumentada y Virtual (AR/VR)
- Entrenamiento Médico: Utilizada para simular procedimientos quirúrgicos y entrenar a los profesionales de la salud.
- Rehabilitación: Programas de rehabilitación en entornos virtuales para pacientes que se recuperan de lesiones.
- Dispositivos médicos
Los dispositivos médicos son instrumentos, aparatos, implementos o máquinas utilizados para diagnosticar, prevenir, monitorear, tratar o aliviar enfermedades o condiciones médicas. Aquí hay una clasificación de los principales tipos de dispositivos médicos y algunos ejemplos representativos:
- Electrocardiógrafos (ECG): Miden la actividad eléctrica del corazón.
- Monitores de presión arterial: Utilizados para medir la presión arterial de los pacientes.
- Ecógrafos: Usan ultrasonido para crear imágenes de los órganos internos.
- Marcapasos: Dispositivos implantables que regulan los latidos del corazón.
- Bombas de insulina: Administran insulina de manera continua a pacientes con diabetes.
- Respiradores (ventiladores): Asisten o reemplazan la función respiratoria en pacientes con insuficiencia respiratoria.
Los equipos médicos son herramientas y dispositivos esenciales para la prestación de atención sanitaria, que abarcan desde diagnósticos hasta tratamientos y cuidados de soporte vital. Aquí se presenta una lista de algunos de los equipos médicos más comunes y sus usos:
Equipos de Diagnóstico
- Electrocardiógrafos (ECG)Uso: Miden y registran la actividad eléctrica del corazón para detectar arritmias y otras condiciones cardíacas.
- Ultrasonidos
Uso: Utilizan ondas sonoras de alta frecuencia para crear imágenes de órganos internos, tejidos y fetos durante el embarazo.
- Tomógrafos Computarizados (CT)
Uso: Utilizan rayos X para crear imágenes detalladas en secciones transversales del cuerpo, ayudando a diagnosticar una variedad de condiciones.
- Máquinas de Resonancia Magnética (MRI)
Uso: Emplean campos magnéticos y ondas de radio para producir imágenes detalladas de órganos y tejidos internos.
- Rayos X
Uso: Utilizados para obtener imágenes del interior del cuerpo, especialmente huesos y pulmones.
- Analizadores de Laboratorio
Uso: Realizan pruebas de sangre, orina y otros fluidos corporales para diagnosticar enfermedades y monitorear la salud.
Equipos Terapéuticos
- Marcapasos:
Uso: Dispositivos implantables que ayudan a regular los latidos del corazón en personas con arritmias.
- Bombas de Insulina
Uso: Administran insulina de manera continua para pacientes con diabetes.
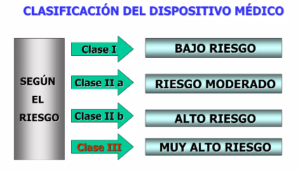
- Clasificación de equipos médicos
-
Clase I: Bajo Riesgo
Descripción: Dispositivos que presentan el menor riesgo para el usuario. No suelen estar en contacto directo con el cuerpo humano o, si lo están, no causan daño significativo.
-
- Ejemplos:
- Vendas adhesivas
- Guantes médicos
- Esfigmomanómetros (medidores de presión arterial manuales)
- Ejemplos:
- Clase II: Riesgo Moderado
Descripción: Dispositivos que presentan un riesgo moderado y pueden tener un impacto significativo en la salud del usuario. Requieren controles especiales para garantizar su seguridad y eficacia.
-
- Ejemplos:
- Monitores de glucosa
- Equipos de rayos X
- Bombas de infusión
- Ejemplos:
-
Clase III: Alto Riesgo
Descripción: Dispositivos que presentan el mayor riesgo y son cruciales para mantener la vida o la salud del usuario. Requieren pruebas rigurosas y aprobación previa antes de su comercialización.
-
- Ejemplos:
- Marcapasos
- Desfibriladores
- Prótesis cardíacas
- Ejemplos:
Posteriormente, parte de los procesos de medida utilizados en medicina y biología se realizan siguiendo una serie de fases o etapas.
Etapas
Medida
Es la variable física o propiedad que mide el sistema. La accesibilidad de la medida es importante porque puede ser interna (como la presión sanguínea), puede estar en la superficie del cuerpo (potencial de electrocardiograma), puede emanar del cuerpo (radiación infrarroja) o puede derivarse de una muestra que se extrae del cuerpo (como la sangre). Las medidas más importantes desde el punto de vista médico se pueden agrupar en las siguientes categorías: biopotencial, presión, flujo, dimensiones (imágenes), desplazamiento (velocidad, aceleración y fuerza), impedancia, temperatura y concentraciones químicas. La medida puede estar localizada en un órgano específico o en una estructura anatómica.
Transductor
Habitualmente, el término sensor/transductor se define como un dispositivo que convierte una forma de energía en otra, normalmente convierte una medida física en una salida eléctrica. Éste debe interactuar con el paciente de manera que sea lo menos invasivo posible, muchos transductores tienen un elemento sensor primario, por ejemplo, un diafragma, que convierte la presión en desplazamiento y un elemento de conversión, como una galga extensométrica que convierte el desplazamiento en un voltaje eléctrico. A veces, la sensibilidad del sensor se puede ajustar en un amplio rango alterando el elemento sensor primario, aunque muchos elementos de conversión necesitan energía eléctrica externa para obtener la salida.
Acondicionamiento de señal
Por lo general, la salida del sensor no se puede acoplar directamente al dispositivo de visualización. Los acondicionadores de señales pueden amplificar y filtrar la señal o hacer coincidir la impedancia del sensor con la pantalla. A menudo, las salidas de los sensores se convierten a forma digital y luego se procesan mediante circuitos digitales especializados o mediante un microprocesador, por ejemplo, el filtrado de señales puede reducir las señales indeseables del sensor, también puede promediar señales repetitivas para reducir el ruido, o puede convertir información del dominio del tiempo al dominio de la frecuencia. Esta fase es especialmente importante en el entorno de la medicina porque hablamos de señales extremadamente pequeñas (microvoltios) lo que supone que una pequeña interferencia puede acarrear una lectura completamente distinta a la realidad impidiendo el correcto diagnóstico del paciente.
Pantalla de salida
Los resultados del proceso de medición deben mostrarse de forma que el médico pueda percibirlas adecuadamente, puede ser numérica o gráfica, discreto o continuo, permanente o temporal, dependiendo de la medida en particular y cómo el operador usará la información. En su mayoría se procesa mediante el sentido de la vista, aunque hay señales (señales ultrasónicas Doppler, por ejemplo) que es mejor percibida por otros sentidos (el sentido auditivo).
Elementos auxiliares
Se debe aplicar una señal de calibración al sensor que se ajuste con las propiedades de la medida o tan pronto como sea posible en la cadena de procesamiento de la señal. Se pueden realizar muchas formas de control y retroalimentación para obtener la medida, para ajustar el sensor, el acondicionador de señal y para dirigir el flujo de salida para su visualización, almacenamiento o transmisión. El control y la retroalimentación pueden ser automáticos o manuales, los datos pueden almacenarse brevemente para mejorar su acondicionamiento o para permitir que el médico examine los datos, alternativamente, los datos pueden almacenarse antes del acondicionamiento de la señal, de modo que se puedan utilizar diferentes esquemas de procesamiento. Los principios convencionales de comunicación a menudo se utilizan para transmitir los datos a pantallas remotas en estaciones de enfermería, centros médicos o instalaciones de procesamiento de datos médicos.
Restricciones de medición
La instrumentación médica está diseñada para medir parámetros médicos y fisiológicos. Los principales rangos de medición y frecuencia para cada parámetro son factores importantes que afectan al diseño de todos los componentes del instrumento, se puede apreciar una breve descripción de los rangos típicos de magnitud y frecuencia de parámetros médicos.
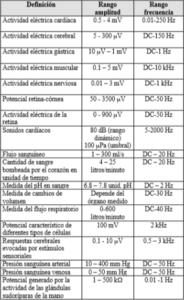
Aquí se muestran rangos aproximados que pretenden incluir valores normales y anormales. La mayoría de los rangos de medición son bastante bajos en comparación con los parámetros no médicos. Por ejemplo, la mayoría de los voltajes están en el rango de microvoltios y las presiones son muy bajas. Estas propiedades de los parámetros limitan las opciones prácticas disponibles para los diseñadores en todos los aspectos del diseño de instrumentos.
Componentes Principales
- Sensores Biomédicos: Dispositivos que detectan señales biológicas y las convierten en señales eléctricas. Ejemplos incluyen sensores de presión arterial, termómetros electrónicos y electrodos para electrocardiogramas (ECG).
- Amplificadores: Utilizados para aumentar la señal biológica a un nivel que pueda ser procesado y analizado.
- Procesadores de Señales: Sistemas que interpretan y analizan las señales amplificadas para obtener información significativa.
-
Interfaz de Usuario: Pantallas y controles que permiten al personal médico interactuar con los dispositivos y obtener resultados.
Componentes de un sistema de instrumentación biomédica
- Esquema general de un equipo de instrumentación biomédica.
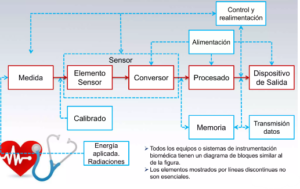
Factores que se consideran en la creación de un instrumento biomédico
La instrumentación biomédica abarca una amplia gama de aparatos diseñados para medir y mapear variables de interés en biología y ciencias de la salud. Estos instrumentos se desarrollan específicamente para satisfacer necesidades y resolver problemas en contextos clínicos, de investigación o industriales. El proceso de desarrollo de un instrumento biomédico implica una serie de pasos y consideraciones clave, que se detallan a continuación:
Identificación y Definición del Problema
- Requerimientos del Usuario: El problema debe ser claramente definido por los usuarios del instrumento, ya sean médicos, investigadores o profesionales de la industria.
- Objetivos y Metas: Establecer los objetivos específicos que el instrumento debe alcanzar para resolver el problema identificado.
Diseño Conceptual
- Análisis de Necesidades: Evaluar las necesidades específicas y los parámetros que el instrumento debe medir o mapear.
- Revisión de Tecnologías Existentes: Analizar las tecnologías y métodos actuales para identificar brechas y oportunidades de mejora.
Desarrollo y Prototipado
- Especificaciones Técnicas: Definir las características técnicas necesarias, como la precisión, el rango de medida, la sensibilidad y la especificidad.
- Diseño del Prototipo: Crear prototipos iniciales para evaluar la viabilidad técnica y funcional del diseño.
Validación y Ensayos
- Pruebas de Laboratorio: Realizar pruebas en entornos controlados para verificar el rendimiento del prototipo.
- Ensayos Clínicos o Industriales: Llevar a cabo estudios en el entorno real de uso para validar la eficacia y seguridad del instrumento.
Optimización y Refinamiento
- Análisis de Resultados: Analizar los datos obtenidos durante los ensayos para identificar áreas de mejora.
- Iteración del Diseño: Realizar ajustes y mejoras en el diseño basándose en los resultados y el feedback de los usuarios.
Cumplimiento Normativo y Regulaciones
- Aprobaciones Regulatorias: Asegurar que el instrumento cumpla con las normativas y estándares de agencias reguladoras, como la FDA, CE, ISO, entre otras.
- Documentación y Reportes: Preparar toda la documentación necesaria para obtener aprobaciones regulatorias, incluyendo reportes de pruebas y estudios clínicos.
Producción y Comercialización
- Fabricación: Establecer procesos de fabricación que aseguren la calidad y consistencia del producto final.
- Lanzamiento al Mercado: Desarrollar estrategias de marketing y distribución para introducir el instrumento al mercado.
Mantenimiento y Soporte
- Capacitación de Usuarios: Proporcionar formación adecuada para los usuarios del instrumento.
- Servicio y Soporte Técnico: Ofrecer servicios de mantenimiento y soporte técnico para garantizar el funcionamiento continuo del instrumento.
Innovación y Actualización
- Monitoreo de Desempeño: Continuar monitoreando el rendimiento del instrumento en el campo.
- Actualizaciones y Mejoras: Desarrollar actualizaciones y mejoras basadas en el feedback continuo de los usuarios y los avances tecnológicos.
Por lo que, el desarrollo de instrumentos biomédicos es un proceso iterativo y multidisciplinario que requiere la colaboración de ingenieros, médicos, investigadores y profesionales de la industria para asegurar que los dispositivos sean precisos, seguros y efectivos en su propósito de mejorar la salud y el bienestar de los pacientes.
Características estáticas en la medición
Las características estáticas de un sistema de medición son parámetros que describen el comportamiento del sistema cuando mide una señal constante o de estado estacionario. Estas características son fundamentales para evaluar la precisión y la fiabilidad de los instrumentos de medición. A continuación, se detallan las principales características estáticas:
Precisión
La precisión de un sistema de medición se refiere a la cercanía entre la lectura del instrumento y el valor verdadero del medido. Incluye errores sistemáticos (bias) y aleatorios. Se expresa generalmente como un porcentaje del valor de la escala completa o en términos absolutos.
Exactitud
La exactitud de una única medida es la diferencia entre el valor real y el valor medido dividido por el valor real. Este ratio normalmente se expresa en tanto por ciento. Debido a que el valor real generalmente no está disponible (es importante tener en cuenta que las medidas o magnitudes biomédicas rara vez son deterministas) se considera como valor real un valor de referencia.
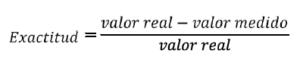
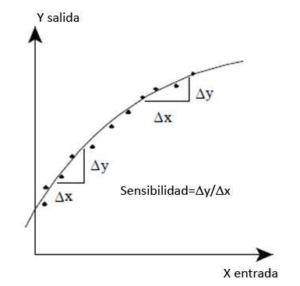
Sensibilidad
La sensibilidad de un sistema de medición es la relación entre el cambio en la salida del sistema y el cambio en la entrada que lo provoca. Es decir, qué tanto cambia la lectura del instrumento ante un cambio en la variable medida.
Resolución
La resolución es la menor variación en la medida que el instrumento puede detectar. Es el menor incremento perceptible en la señal de entrada que produce un cambio detectable en la salida del sistema.
Linealidad
La linealidad se refiere a la capacidad del sistema para producir una salida que es directamente proporcional a la entrada a lo largo de todo el rango de medición. Se mide generalmente como la desviación máxima de la curva de calibración respecto a una línea recta ideal.
Histéresis
La histéresis es la diferencia en la salida del sistema de medición cuando se alcanza un mismo valor de entrada mediante un incremento en comparación con un decremento de la señal de entrada. Esto puede deberse a fricciones internas o deformaciones en el sensor.
Repetibilidad
La repetibilidad es la capacidad del sistema para dar el mismo resultado bajo las mismas condiciones de medición en múltiples ensayos. Indica qué tan consistente es el instrumento en sus mediciones.
Estabilidad
La estabilidad se refiere a la capacidad del sistema para mantener su rendimiento y exactitud a lo largo del tiempo. Incluye la capacidad del instrumento para permanecer sin cambios a pesar de variaciones en las condiciones ambientales o el envejecimiento de los componentes.
Deriva
La deriva es el cambio gradual en la salida del instrumento cuando la señal de entrada permanece constante. La deriva puede ser causada por factores ambientales como la temperatura, la humedad, la presión, y la estabilidad a largo plazo de los componentes del sistema.
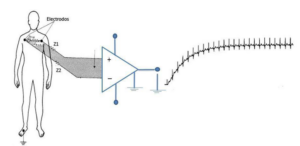
Desplazamiento de origen
Las interferencias o variaciones de los parámetros del sistema pueden afectar a la curva de calibración estática. El desplazamiento del origen ocurre cuando todos los valores o magnitudes medidas se ven incrementadas o decrementadas en una misma cantidad (valor absoluto). En este caso, no se producen variaciones en la pendiente de la curva por lo que no se producen variaciones en la sensibilidad del equipo. Entre las causas que pueden provocar un desplazamiento del origen caben citar: fabricación defectuosa, variaciones de la temperatura ambiente, derivas de los componentes electrónicos empleados, histéresis, posibles vibraciones, etc. Un ejemplo de desplazamiento del origen sería una posible variación de la tensión de offset de continua de los electrodos en un electrocardiograma.
Sensibilidad:
Desplazamiento de la señal:
Ejemplo Práctico
Para ilustrar estos conceptos, consideremos un termómetro digital utilizado para medir la temperatura corporal:
- Precisión: Si el termómetro muestra 37.1°C cuando la temperatura real es 37.0°C, tiene una precisión de ±0.1°C.
- Exactitud: Si tras múltiples mediciones el termómetro muestra valores cercanos a 37.0°C (con errores sistemáticos y aleatorios mínimos), se considera exacto.
- Sensibilidad: Si un cambio de 0.1°C en la temperatura corporal provoca un cambio de 0.1°C en la lectura del termómetro, tiene alta sensibilidad.
- Resolución: Si el termómetro puede mostrar cambios de 0.1°C, esa es su resolución.
- Linealidad: Si el termómetro muestra un incremento proporcional en la lectura a medida que la temperatura corporal aumenta linealmente, tiene buena linealidad.
- Histéresis: Si la lectura del termómetro al subir a 37.0°C es diferente que al bajar a 37.0°C, presenta histéresis.
- Repetibilidad: Si al medir la temperatura varias veces bajo las mismas condiciones se obtiene 37.0°C en cada lectura, el termómetro tiene alta repetibilidad.
- Estabilidad: Si el termómetro sigue funcionando correctamente y con precisión después de un año de uso, tiene buena estabilidad.
- Deriva: Si la lectura del termómetro varía gradualmente de 37.0°C a 36.8°C sin un cambio real en la temperatura corporal, está experimentando deriva.
Comprender estas características es crucial para seleccionar y utilizar correctamente los instrumentos de medición en aplicaciones biomédicas y otras áreas donde la precisión y fiabilidad de las mediciones son fundamentales.
A continuación les dejare dos pequeños videos para que puedan comprender un poco mas el tema de instrumentación electrónica en ingeniería biomédica. Espero le haya gustado y resuelto sus dudas.
Video 1
Video 2

